思春期早発症・思春期遅発症、甲状腺疾患、副腎疾患
思春期早発症・思春期遅発症
思春期の発来

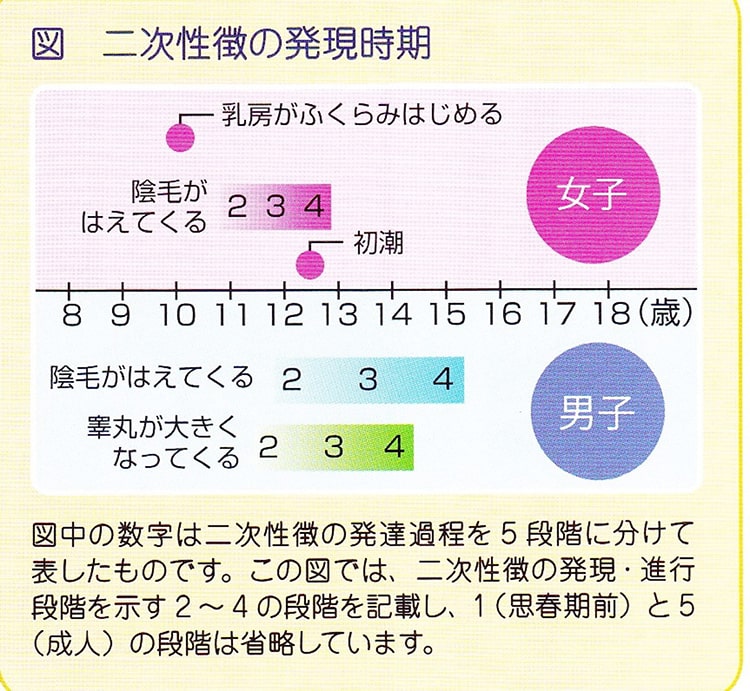
近年、子どもの思春期の発来が早くなったと思っている人が少なくないと思いますが、ここ10年ほどはほとんど変わりがなく、男の子だと10歳後半から11歳、女の子でも9歳後半から10歳で思春期が発来します。男の子はまず睾丸が大きくなります。ウズラの卵(容量では3mL)以上で睾丸が大きくなったと判断します。女の子は乳房の発達です。太っている子は脂肪組織で乳房が発育したと勘違いされますが、乳房の発育=乳腺の発育ですので、痛みをともなったり、胸が張った感じがするのが普通です。正常の思春期の発来時期を図に示します。
思春期早発症
思春期が早く来すぎる病態を、「思春期早発症」と言います。思春期早発症は女児に頻度が高いですが、多くの場合、脳下垂体からの思春期を起こす信号(卵巣睾丸を刺激するホルモン=ゴナドトロピン)が通常より早く分泌されることにより発症します。しかし一部では脳腫瘍や卵巣腫瘍(悪性とは限りません)が原因のこともあります。
「思春期早発症」の目安は、男の子では、9歳までに睾丸が発育する(ウズラの卵以上の大きさ)、10歳までに陰毛が生える、11歳までにひげが生えたり、声変わりがする。女の子では、7歳6か月までに乳房がふくらみはじめる、8歳までに陰毛や腋毛が生える、10歳6か月までに生理が始まる です。
卵巣睾丸を刺激するホルモン(ゴナドトロピン)が早期に分泌される「中枢性思春期早発症」では、ゴナドトロピンの分泌を抑える治療(ゴナドトロピン放出ホルモンアナログ製剤:GnRH アナログ)が必要になります。GnRHアナログは毎月1回クリニックにて注射しますが、効果としては性成熟の進行を止めるだけでなく、骨(骨年齢)の過剰な発育を止めることによって、最終的な成人身長の正常化が期待できます(「思春期早発症」では思春期の早期発来で一時的に身長の増加速度が増加しますが、無治療だと骨年齢の増進により早期に骨端線(成長板)が閉鎖してしまって最終的には低身長になります。)GnRH アナログによる治療は、性成熟が年齢相当になり、最終身長の改善がみられた時点で終了になります。
思春期遅発症
思春期が15歳までに発来しない病態を、「思春期遅発症」と言います。「思春期遅発症」には体質的なものと、思春期にみられる脳下垂体からのゴナドトロピンの脈動的な分泌が通常より遅いもの(体質性思春期遅発症)、そして脳下垂体や生殖器が何らかの問題で機能低下にある場合があります。「体質性思春期遅発症」は、通常より遅い時期に自然に思春期が発来しますが、それ以外の原因では男性ホルモンあるいは女性ホルモンの補充が必要になります。男性ホルモンの補充は毎月1回クリニックにて注射、女性ホルモンの補充は内服にて段階的に投与量を増やすことによって、正常に2次性徴が発来するようになります。思春期の発来が遅いと、骨粗鬆症になったり、心理的な問題を抱えることもありますので、1人で悩まずにクリニックを訪れてください。
思春期の悩みはなかなか他人に打ち明けづらいことですが、ご心配な方はなるべく早く本クリニックを受診し、ご相談ください。
甲状腺疾患
甲状腺機能低下症
甲状腺機能低下症は、頸(くび)に位置する甲状腺からのホルモン分泌が低い病態を示します。生まれつき甲状腺の機能が悪い「先天性甲状腺機能低下症」と主に思春期くらいに体の免疫の異常によって発症する「橋本病」があります。
「橋本病」では身長の増加が悪い、疲れやすい、元気がない、肌が乾燥する、浮腫みがある、頸(くび)が腫れてきたという症状によって気付かれます。
「先天性甲状腺機能低下症」の多くは新生児マススクリーニングで発見されますが、診断後すぐに甲状腺ホルモン製剤を服用することで普通の子どもと変わらない生活を送ることができます。新生児マススクリーニングで「先天性甲状腺機能低下症」が発見されるようになってからは、以前にみられた精神発達の遅れや低身長はみられなくなりました。「橋本病」も同様に甲状腺ホルモン製剤を服用することで病状が改善されます。
「先天性甲状腺機能低下症」も「橋本病」も一度診断されたら生涯甲状腺ホルモン製剤を内服することが多いですが、毎日の内服を欠かさないことで正常な発育と発達が得られます。
甲状腺機能亢進症
「甲状腺機能亢進症」は主に「バセドウ病」と言われています。「バセドウ病」も「橋本病」と同様に体の免疫の異常が原因ですが、甲状腺からのホルモン分泌が過剰になることにより基礎代謝が亢進し、汗をかきやすい、食事を摂っているのにやせる、気持ちが落ち着かない、心臓がどきどきする、身長の増加が目立つなどの症状があります。主に思春期以降の女性に多く発症しますが、小児にもみられる疾患です。
治療としては、甲状腺ホルモンの分泌や作用を抑制する製剤を服用することで病状が改善されます。そして血中の甲状腺ホルモンが正常化し、原因である甲状腺の抗体が陰性化したら治療を終了しますが、小児の「バセドウ病」は成人の「バセドウ病」に比べて寛解率が低く、2~3年の期間で治療が終了するのは大凡1/3であり、残りは治療を継続したり、場合によっては甲状腺切除に至る例もあります。妊娠・出産時に「バセドウ病」で治療している患者様は、出産する児に同様に「バセドウ病」をみとめることがあります(新生児バセドウ病)。甲状腺機能亢進は一過性のことが多いですが、専門的な治療を要することが多く、専門機関での管理が必要です。
副腎疾患
副腎疾患の主なものは、「先天性副腎皮質過形成症」と言われる、生まれつき副腎皮質ホルモンの合成が低下している疾患です。その主たる原因は、副腎皮質ホルモンの合成に関わる21水酸化酵素の活性が弱く、副腎皮質ホルモンが正常に産生されないことです。症状としては、副腎不全の症状(嘔吐、ショック状態)に加え、副腎皮質ホルモン産生の副側路にある男性ホルモンの過剰な分泌によって女児の外性器が男性化することです。また副腎皮質刺激ホルモンの上昇に伴い、皮膚の色素沈着がみられます。
「先天性副腎皮質過形成症」の多くは新生児マススクリーニングで発見され、診断後すぐに副腎皮質ホルモン製剤を内服することで、正常の発育と普通の子どもと変わらない生活を送ることができます。また女児の外性器が男性化も抑えられます。しかし内服を怠ると、発熱、ストレス時には副腎不全によってショック状態に陥ることがあるので、毎日欠かさず副腎皮質ホルモン製剤を内服する必要があります。
低身長、甲状腺疾患、副腎疾患など、
小児の内分泌疾患を専門としています
小児期に発症した様々な内分泌疾患(脳下垂体、性腺、甲状腺、副腎などのホルモンを産生する内分泌臓器の疾患)の治療を行います。内分泌疾患はその原因と病態、病状によって治療が異なりますので、適切に診断、治療を提供します。
また小児・思春期の内分泌疾患は、小児期だけでなく成人期以降のQOL(生活の質)にも大きく影響しますので、専門医による適切な医療が必要です。
インスリンポンプ治療、CGMなど、
幅広い糖尿病治療を行っています
当院は持続皮下血糖モニター (CGM) やインスリンポンプ (CSII) 使用の認定施設です。
患者様の病態に合致した適切なインスリン治療をどこの施設よりも早く提供できます。